ข้อเข่าเทียม
- รู้จักข้อเข่า
- ข้อเข่าเสื่อม
- ป้องกันดูแลรักษาตนเองอย่างไร
- ผ่าตัดเปลี่ยนผิวข้อเข่าเทียม
- ผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก
- ผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็กโดยใช้คอมพิวเตอร์นำร่องชนิด imageless robotic-assisted
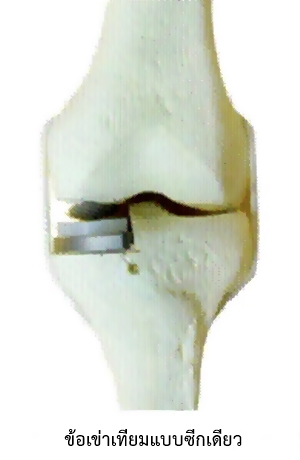
- ข้อเข่าเทียมแบบซีกเดียว
- ภายหลังผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก
- ข้อเข่าเทียมสำหรับผู้หญิงโดยเฉพาะ
รู้จักข้อเข่า
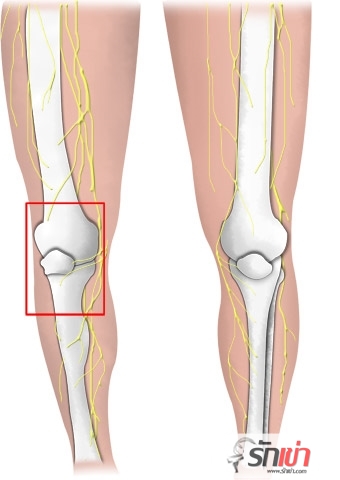
ข้อเข่าเป็นข้อที่ใหญ่ที่สุดในร่างกาย มีลักษณะคล้ายบานพับประตู ประกอบไปด้วยส่วนของกระดูกแข็ง 3 ชิ้น คือ ส่วนปลายของกระดูกต้นขา (femur), ส่วนบนของกระดูกหน้าแข้ง (tibia) และกระดูกลูกสะบ้า (patellar) เป็นโครงสร้างหลัก ยึดอยู่ด้วยกันโดยมีเส้นเอ็น, หมอนรองกระดูกและกล้ามเนื้ออยู่ล้อมรอบ ช่วยในการควบคุมการเคลื่อนไหว รองรับและกระจายน้ำหนักในขณะที่คุณยืนหรือเดิน ส่วนที่มีการเคลื่อนไหวสัมผัสกันจะมีผิวกระดูกอ่อน โดยมีส่วนประกอบหลักส่วนใหญคือ น้ำ ซึ่งถูกดูดชับอยู่ในโครงสร้างที่คล้ายกับฟองน้ำ ที่มีส่วนประกอบขึ้นจากเส้นใยโครงข่ายที่เรียกว่าโปรติโอไกลเคน (Proteoglycan) และคอลลาเจน (Collagen) ผิวกระดูกอ่อนที่สมบูรณ์ดีจะมีสีขาว ลักษณะเรียบเป็นมันคล้ายผิวไข่มุก ผิวกระดูกอ่อนจะคลุมอยู่บริเวณปลายของกระดูกแข็งอีกที
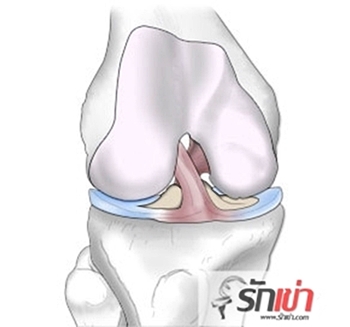
เนื่องจากที่ปลายกระดูกแข็งมีเส้นประสาทอยู่มาก ถ้าปราศจากผิวกระดูกอ่อน กระดูกแข็งที่กดทับและเสียดสีกันในขณะที่มีการงอเหยียดเข่า ยืนหรือเดินลงน้ำหนัก จะทำให้เกิดอาการเจ็บปวด กระดูกอ่อนจึงทำหน้าที่เหมือนเป็นหมวกกันน็อกป้องกันไม่ให้กระดูกแข็งที่มีเส้นประสาทอยู่มาชนกัน ทำให้ปกติแล้วเวลาที่มีการงอเหยียดเข่าและเดินลงน้ำหนักคุณจะไม่รู้สึกเจ็บปวดหรือขัดในเข่าเลย
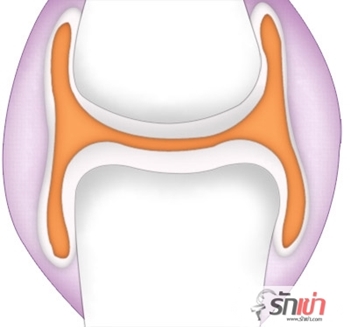
นอกจากนี้บริเวณข้อเข่ายังมีสิ่งที่มีลักษณะคล้ายถุงน้ำห่อหุ้มอยู่ ภายในจะมีน้ำหล่อลื่น มีสีใส แต่มีความหนืด ปริมาตรประมาณ 1 มิลลิลิตร ทำหน้าที่เหมือนเป็นจาระบี ช่วยในการหล่อลื่นในขณะเคลื่อนไหว งอหรือเหยียดข้อ อีกทั้งยังช่วยในการรองรับและกระจายน้ำหนักด้วย
ข้อเข่าเสื่อม
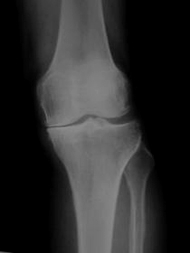
ข้อเข่าเสื่อม (Osteoarthritis of the Knee, OA knee) เป็นโรคที่เกิดจากการสึกกร่อนของผิวกระดูกอ่อนของข้อเข่าอันเนื่องมาจากความเสื่อมตามอายุขัยและการใช้งานมาก ทำให้มีการขัดสีและถลอกของผิวกระดูกอ่อนที่หุ้มอยู่รอบเข่าจนถึงเนื้อกระดูก เปรียบเทียบได้กับกระเบื้องที่ปูพื้นบ้านมีการหลุดลอกจากพื้นบ้านของเรา เมื่อไม่มีผิวกระดูอ่อนมาห่อหุ้ม เนื้อกระดูกที่มาชนกันขณะรับน้ำหนัก จะทำให้เกิดอาการเจ็บปวด
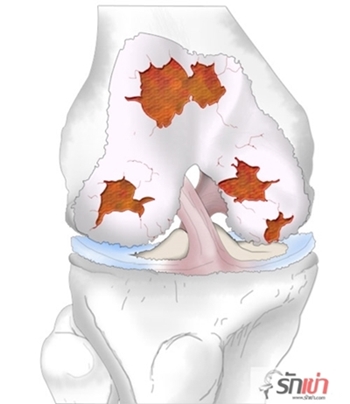
แต่ถ้ามีบางบริเวณหรือบางส่วนที่มีการซ่อมแซมตัวเองและพอกตัวหนาขึ้นมากกว่าเดิม เกิดเป็นกระดูกงอกขรุขระขึ้นภายในข้อ ก็จะทำให้การเคลื่อนไหวติดขัดและมีเสียงดัง ในคนไข้ที่มีอาการมากแล้ว พบว่ากระดูกที่มีการงอกผิดปกติหรือมีการสึกกร่อนไปมาก จะไปทำให้แนวแกนขาของคนไข้ผิดปกติไปจากเดิม โดยอาจมีการโก่งเข้าด้านในหรือเกบิดออกนอกซึ่งเป็นสาเหตุทำให้การรับน้ำหนักของข้อเข่าผิดปกติได้
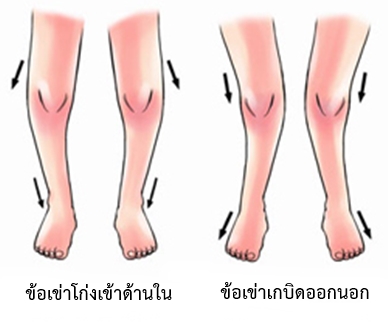
โรคข้อเข่าเสื่อมเป็นคนละโรคกับโรคข้อที่มีภาวะข้ออักเสบเช่น รูมาตอยด์, เกาต์ ซึ่งจะมีปัจจัยที่ก่อให้เกิดโรคและอาการแตกต่างกันไป แต่โรคที่มีภาวะที่มีการอักเสบของข้อเหล่านี้ ก็เป็นสาเหตุทำให้เกิดโรคข้อเข่าเสื่อมตามมาได้
ปัจจัยเสี่ยงของโรคข้อเข่าเสื่อม
โอกาสที่คุณจะเป็นโรคข้อเข่าเสื่อมจะเพิ่มมากขึ้นตามอายุ เนื่องจากหลายปัจจัยที่ทำให้สมดุลระหว่างการสร้างและการทำลายผิวกระดูกอ่อนเของเข่าเสียไป ทำให้สูญเสียผิวกระดูกอ่อนไปเรื่อยๆ โดยปกติข้อเข่าเสื่อมมักจะเริ่มเกิดขึ้นครั้งแรกตอนอายุประมาณ 30 ถึง 40 ปี โดยที่อาการอาจจะยังไม่แสดงออกมากนักในระยะแรก แต่เมื่อมีอายุ 50 ปีขึ้นไปก็จะเริ่มมีอาการมากขึ้น ทั้งนี้มีข้อมูลพบว่าโรคข้อเข่าเสื่อมมีความสัมพันธ์กับกรรมพันธุ์อีกด้วย หรือแม้กระทั่งการที่คุณเคยประสบอุบัติเหตุ หรือได้รับการบาดเจ็บบริเวณข้อเข่ามาก่อน ก็อาจเป็นสาเหตุให้คุณมีโอกาสเป็นโรคข้อเข่าเสื่อมได้เมื่อเวลาผ่านไป ถ้าคุณอ้วนหรือมีน้ำหนักตัวที่มาก ทำให้ข้อเข่าของคุณจะต้องรองรับน้ำหนักหรือแรงที่มากดทับมากขึ้น ทำให้เกิดการสึกกร่อนของผิวกระดูกอ่อนมากยิ่งขึ้น รวมถึงถ้าคุณมีกล้ามเนื้อต้นขาที่ไม่แข็งแรงที่จะมาช่วยในการเคลื่อนไหวงอเหยียดเข่าด้วยแล้ว คุณก็อาจจะพบปัญหาข้อเข่าเสื่อมได้มากกว่าคนอื่น คุณผู้หญิงทั้งหลายต้องระวังโรคนี้มากกว่าคุณผู้ชาย เพราะคุณมีโอกาสเป็นโรคนี้มากกว่าผู้ชาย ในเมืองไทยพบว่าคนไข้ที่มีอาการมากถึงขนาดต้องผ่าตัดเปลี่ยนผิวข้อเข่าเทียม ร้อยละ 90 เป็นผู้หญิงเนื่องจากปัจจัยความแตกต่างหลายๆอย่าง เช่น ฮอร์โมน ความแข็งแรงของเอ็นและกล้ามเนื้อที่แข็งแรงน้อยกว่า เป็นต้น
อาการของข้อเข่าเสื่อมเป็นอย่างไร
เมื่อคุณเป็นข้อเข่าเสื่อมในระยะเริ่มแรก จะมีอาการปวดบวมที่บริเวณข้อเข่า โดยเฉพาะอย่างยิ่งเวลาเดินหรือขึ้นลงบันได อาการปวดจะเริ่มจากน้อยๆแล้วค่อยปวดมากขึ้น บ่อยขึ้น อาการปวดจะรุนแรงมากขึ้น จนเป็นสาเหตุให้คุณเริ่มเดินได้ระยะทางน้อยลง เนื่องจากมีอาการปวดมากจนเดินไม่ไหว ไม่สามารถลงน้ำหนักบนข้อเข่าได้ ท้ายที่สุดอาจเดินไม่ได้เลย บางครั้งคุณจะรู้สึกว่ามีอาการข้อยึด ซึ่งอาการนี้จะเป็นมากในตอนเช้าๆหรือตอนเริ่มต้นเดินใหม่ๆ อาการข้อยึดติดแข็งที่มากขึ้นเรื่อยๆ จะทำให้มุมที่เข่าสามารถงอเหยียดได้ลดลง ทำให้การเคลื่อนไหวในชีวิตประจำวันต่างๆ เช่นการลุก-นั่ง ก้าวขึ้น-ลงบันได ก้าวข้ามสิ่งกีดขวาง หรือขึ้น-ลงรถ ทำได้ลำบาก นอกจากนี้อาจมีเสียงดังในเข่าขณะเคลื่อนไหว อาการทั้งหลายเหล่านี้อาจเป็นมากขึ้นหลังจากเดินมากๆหรือเดินขึ้นลงบันได ถ้าคุณไม่ได้รับการรักษาและปล่อยให้ข้อเข่ามีการเสื่อมมากขึ้น จนถึงในระยะที่เป็นรุนแรง ข้อเข่าจะเริ่มมีการโก่งผิดรูปมากขึ้นเรื่อยๆจนเห็นได้ชัด และมีการงอกของกระดูกที่ผิดปกติ จนในที่สุดจะมีอาการปวดมากแม้ขณะที่อยู่เฉยๆ ซึ่งทำให้การประกอบกิจวัตรประจำวันลำบากมากขึ้นจนบางครั้งแทบจะทำไม่ได้เลย
ป้องกันดูแลรักษาตนเองอย่างไร
เมื่อเริ่มมีอาการของข้อเข่าเสื่อมในระยะต้นๆ คุณสามารถดูแลรักษาตัวเองควบคู่ไปกับการรักษาโดยแพทย์ได้โดยการปฏิบัติด้วยวิธีง่ายๆดังต่อไปนี้
- ควบคุมน้ำหนัก ถ้าคุณรู้ว่าตัวเองอ้วน การลดน้ำหนักจะช่วยลดภาระการรับน้ำหนักของกระดูกผิวข้อ ซึ่งจะช่วยชะลอ ความเสื่อมที่เกิดขึ้น หรือคุณที่ไม่อ้วน ก็ควรจะควบคุมไม่ให้น้ำหนักเพิ่มขึ้น
- หลีกเลี่ยงการเคลื่อนไหวหรือท่านั่งบางอย่างเช่นการนั่งยองๆ นั่งคุกเข่า นั่งพับเพียบ หรือนั่งขัดสมาธิ ซึ่งข้อเข่ามีการงอพับทำให้เข่าต้องรับแรงกดมากจึงทำให้อาการของโรคเพิ่มขึ้นได้
- ใช้ไม้เท้าช่วยเดินเวลาที่มีอาการปวดมากและต้องเดินไกลๆ ไม้เท้าจะช่วยแบ่งน้ำหนักที่มาลงบริเวณข้อเข่า
- ถ้ามีอาการปวด สามารถทานยาแก้ปวดพาราเซตามอล หรือยาที่แพทย์จ่ายให้เป็นครั้งคราวเพื่อบรรเทาอาการ ควรหลีกเลี่ยงการทานยาเหล่านี้ต่อเนื่องเป็นเวลานานกว่า1-2 สัปดาห์ โดยเฉพาะอย่างยิ่งถ้าคุณซื้อมาทานเองโดยไม่ได้อยู่ในความดูแลของแพทย์ เพราะอาจมีผลข้างเคียงบางอย่างได้ การทานยาลดปวดให้ทานเมื่อมีอาการเท่านั้น
- หมั่นออกกำลังบริหารกล้ามเนื้อรอบข้อเข่า และกล้ามเนื้อต้นขา


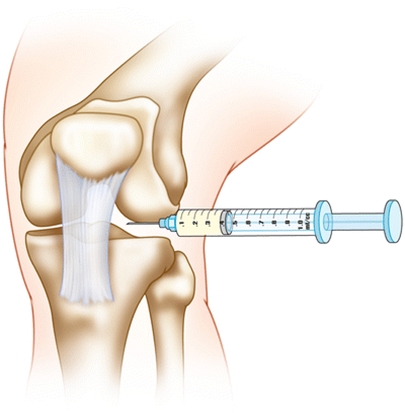
การรักษาโรคข้อเข่าเสื่อมโดยการฉีดเกล็ดเลือดเข้มข้น (PRP)
การรักษาด้วยการฉีดเกล็ดเลือดเข้มข้น (Platelet-Rich Plasma) เป็นวิธีการรักษาการบาดเจ็บและซ่อมแซมบริเวณข้อและเนื้อเยื่ออ่อน โดยใช้เกล็ดเลือดของผู้ป่วยที่ความเข้มข้นสูงกว่าเลือดทั่วไปถึง 3 – 4 เท่า วิธีนี้เหมาะกับผู้ป่วยที่มีข้อเข่าเสื่อมระยะต้นถึงปานกลางที่มีความผิดรูปของข้อเข่าไม่มาก หวังผลช่วยลดอาการเจ็บปวดของผู้ป่วยเป็นหลัก
การฉีด PRP ทำให้คุณภาพชีวิตของผู้ป่วยดีขึ้น เป็นอีกทางเลือกหนึ่งในการรักษาแต่ยังไม่ใช่การรักษาที่เป็นมาตรฐานในปัจจุบัน โดยผู้ป่วยที่เหมาะสมจะรักษาด้วยวิธีนี้ จะต้องขึ้นอยู่กับดุลยพินิจของแพทย์ผู้รักษาเป็นหลัก
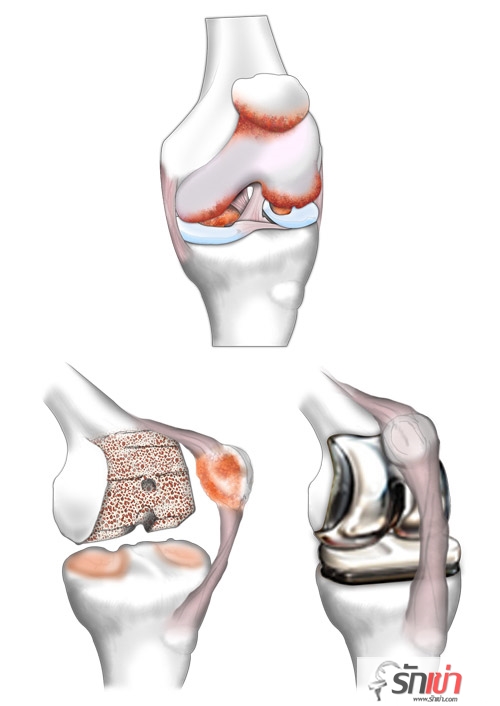
ผ่าตัดเปลี่ยนผิวข้อเข่าเทียม
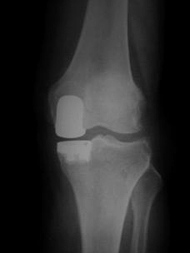
การผ่าตัดเปลี่ยนผิวข้อเข่าเทียม หรือที่เรียกกันว่าการเปลี่ยนสะบ้าเทียมนั้นเป็นการผ่าตัดเพื่อรักษาผู้ป่วยข้อเข่าเสื่อมที่ผิวข้อสึกหรอไปมากและไม่สามารถประสบความสำเร็จโดยวิธีการรักษาอื่นๆ ไม่ว่าจะเป็นการรับประทานยาหรือการทำกายภาพบำบัด โดยแพทย์จะทำผ่าตัดโดยการนำผิวกระดูกอ่อนที่เสื่อมสภาพแล้วออก หลังจากนั้นจะนำข้อเข่าเทียมซึ่งทำมาจากโลหะและโพลิเอทธีลีนที่ได้รับการออกแบบมา เพื่อรักษาข้อเข่าเสื่อมโดยเฉพาะมาใส่แทนที่โดยยึดด้วยซีเมนต์พิเศษแล้วจัดแกนขาที่ผิดรูปให้กลับมาตรงดังเดิม ทำให้ภายหลังจากการผ่าตัดผู้ป่วยจะสามารถเคลื่อนไหวข้อเข่าและลงน้ำหนักได้เป็นธรรมชาติและปราศจากความเจ็บปวด
ข้อเข่าเทียม มีส่วนประกอบด้วยกัน 4 ส่วนได้แก่
1. ส่วนที่ติดกับปลายกระดูกต้นขาส่วนล่าง (femoral component) เป็นโลหะผิวเรียบที่ยึดกับปลายกระดูกต้นขาส่วนล่าง ทำหน้าที่เป็นเหมือนกระดูกอ่อนผิวข้อ
2. ส่วนที่ติดกับปลายกระดูกหน้าแข้งส่วนบน (tibial component) เป็นโลหะที่ยึดติดกับปลายกระดูกหน้าแข้งส่วนบน ทำหน้าที่เป็นแป้นรองรับหมอนรองกระดูกเทียมอีกทีหนึ่ง
3. หมอนรองกระดูกเทียม (polyethylene) อยู่ระหว่างโลหะสองชิ้นข้างต้น ทำหน้าที่รับและกระจายน้ำหนัก
4. ผิวลูกสะบ้าเทียม (patellar component)
การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมมีหลายชนิดและหลายวิธี จึงจำเป็นจะต้องเลือกให้มีความเหมาะสมสำหรับคนไข้แต่ละราย ข้อดีและข้อเสียก็แตกต่างกันไป
เมื่อไรที่ควรผ่าตัดเปลี่ยนผิวข้อเข่าเทียม
การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมจัดเป็นการผ่าตัดเพื่อยกระดับคุณภาพชีวิต โดยสามารถทำให้คนไข้หายจากอาการเจ็บปวดทรมาน สามารถเดินได้ตามปกติหรือใกล้เคียงปกติและเดินได้ไกลมากขึ้น สามารถออกไปใช้ชีวิตประจำวันได้หรือท่องเที่ยวได้ รวมถึงรูปร่างของข้อเข่าดูสวยงามขึ้น ข้อเข่าเทียมที่ใช้กันอยู่ในปัจจุบันอายุการใช้งานโดยเฉลี่ยประมาณ 20-25 ปีแล้วจะเริ่มสึกหรอ แพทย์จึงมักพิจารณาผ่าตัดเฉพาะคนไข้ที่มีอายุค่อนข้างมากแล้ว เนื่องจากการเปลี่ยนผิวข้อเข่าเทียมในคนไข้ที่อายุน้อยซึ่งยังมีการเคลื่อนไหวและใช้ข้อมาก จะทำให้ข้อเข่าเทียมมีการสึกหรอเร็วและมีอายุการใช้งานที่สั้นลง อีกทั้งการผ่าตัดเปลี่ยนซ้ำอีกครั้งอาจจะไม่ให้ผลการรักษาที่ดีเหมือนครั้งแรก ดังนั้นแพทย์จะเลือกทำการผ่าตัดเปลี่ยนผิวข้อเข่าเทียมในคนไข้ที่รักษาโดยวิธีการรับประทานยาและการรักษาทางเวชศาสตร์ฟื้นฟูมาอย่างเต็มที่แล้วอาการไม่ดีขึ้น โดยแพทย์และคนไข้จะประเมินอาการร่วมกันเพื่อตัดสินใจในการผ่าตัด
โดยสรุป
ผู้ป่วยที่เหมาะสมจะผ่าตัดเปลี่ยนผิวข้อเข่าเทียม ได้แก่
- ผู้ป่วยสูงอายุที่มีข้อเข่าเสื่อมในระยะสุดท้าย
- ผู้ป่วยที่ต้องทานยาแก้ปวดต่อเนื่องกันทุกวัน
- อาการปวดมากจนไปรบกวนการประกอบกิจวัตรประจำวัน
- เมื่อรักษาโดยวิธีอื่นทั้งหมดแล้วไม่ประสบความสำเร็จ
ข้อเข่าเทียมมีกี่ชนิด
ผู้ป่วยแต่ละคนมีความรุนแรงของภาวะข้อเข่าเสื่อมมากน้อยแตกต่างกันไป ข้อเข่าเทียมเองก็มีการออกแบบมาหลายชนิดแตกต่างกันเพื่อใช้ทดแทนผิวข้อที่มีการสึกหรอในแบบที่ไม่เหมือนกัน ข้อเข่าเทียมแบ่งกว้างๆได้เป็นสองประเภทใหญ่ ได้แก่
1.ข้อเข่าเทียมแบบเปลี่ยนผิวข้อเฉพาะบางส่วน ซึ่งยังแบ่งได้อีก 2 แบบ
- ข้อเข่าเทียมแบบซีกเดียว (Unicompartmental Knee Arthroplasty) ใช้ทดแทนผิวข้อที่สึกเพียงด้านใดด้านหนึ่งของผิวข้อ ที่พบมากคือผู้ป่วยที่มีอาการปวดเข่าทางด้านในเพียงด้านเดียวและแกนขาไม่โก่งมาก แพทย์จะนำเอาผิวกระดูกที่เสื่อมสภาพเพียงบางส่วนนั้นออกไป แล้วใช้ข้อเข่าเทียมชนิดซีกเดียวเปลี่ยนให้
- ข้อเข่าเทียมแบบสองซีก (Bicompartmental Knee Arthroplasty) เป็นข้อเข่าเทียมที่ใช้เปลี่ยนผิวข้อทางด้านในและลูกสะบ้า เหมาะจะใช้ในคนไข้ที่มีผิวข้อเสื่อมทางด้านในและผิวลูกสะบ้าสึกหรอ มีแกนขาโก่งไม่มาก และผิวข้อทางด้านนอกปกติดี

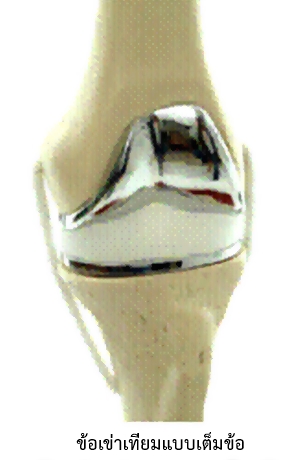
2. ข้อเข่าเทียมแบบเต็มข้อ (Total Knee Arthroplasty) เป็นข้อเข่าเทียมที่ใช้ในผู้ป่วยที่มีความรุนแรงของข้อเข่าเสื่อมมากๆ ผู้ป่วยมีอาการปวดเข่าทั่วทั้งเข่าและแกนขาผิดรูปมาก แพทย์จะนำผิวข้อที่เสื่อมแล้วออกทั้งหมด แล้วทดแทนด้วยข้อเข่าเทียมแบบเต็มข้อ
ผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก
ผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก (เนื้อเยื่อบาดเจ็บน้อย) (Minimally Invasive Surgery-Total Knee Arthroplasty; MIS-TKA) การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมเป็นการผ่าตัดเพื่อช่วยเหลือผู้ป่วยที่มีข้อเข่าเสื่อมในระยะสุดท้าย จัดว่าเป็นการผ่าตัดที่ประสบความสำเร็จมากชนิดหนึ่งในวงการศัลยแพทย์กระดูก วิธีการผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบ่งได้เป็น 3 วิธี ได้แก่
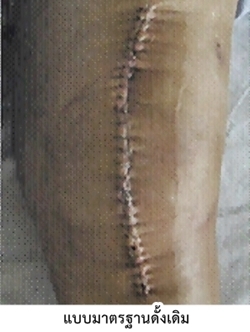
1. แบบมาตรฐานดั้งเดิม(Standard Total Knee Arthroplasty)
2. แบบแผลเล็ก (เนื้อเยื่อบาดเจ็บน้อย) (Minimally Invasive Surgery-Total Knee Arthroplasty; MIS-TKA)
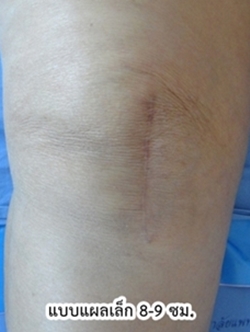
โดยสรุป ข้อดีของการผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก (เนื้อเยื่อบาดเจ็บน้อย) ได้แก่
- แผลผ่าตัดมีขนาดเล็ก 8-9 เซนติเมตร
- เจ็บปวดน้อยกว่า
- เสียเลือดน้อยกว่า
- ลุกเดินได้เร็วกว่า
- กลับบ้านได้เร็วกว่า
| วิธีมาตรฐาน (Standard Total Knee Arthoplasty) |
วิธีเนื้อเยื่อบาดเจ็บน้อย (Minimally Invasive Surgery-Total Knee Arthoplasty) |
|
|---|---|---|
| ขนาดแผลผ่าตัด | 15-20 เซนติเมตร | 8-9 เซนติเมตร |
| ปริมาณการเสียเลือด | 400-800 ซีซี | 300-600 ซีซี |
| ความเจ็บปวด | มากกว่า | น้อยกว่า |
| วันที่เริ่มเดิน | 4-7 วันหลังผ่าตัด | 1-2 วันหลังผ่าตัด |
| ระยะเวลาที่นอนโรงพยาบาล | 7-14 วันหลังผ่าตัด | 3-7 วันหลังผ่าตัด |
ผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็กโดยใช้คอมพิวเตอร์นำร่อง ชนิด imageless robotic-assisted
การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแนวใหม่ล่าสุดคือ การผ่าตัดข้อเข่าเทียมแบบแผลเล็กโดยใช้คอมพิวเตอร์นำร่องชนิด imageless robotic-assisted จะเป็นการผ่าตัดที่รวมเอาข้อดีของการผ่าตัดแบบเนื้อเยื้อบาดเจ็บน้อย ที่ผู้ป่วยฟื้นตัวได้เร็วขึ้น มารวมกับการใช้เทคโนโลยีการใช้คอมพิวเตอร์ทำให้แพทย์สามารถผ่าตัดได้อย่างแม่นยำ โดยที่เปิดแผลขนาดเล็กลง โดยคอมพิวเตอร์นำร่อง Robotic-Assisted Total Knee Arthroplasty มีการพัฒนาดีขึ้น ช่วยให้การผ่าตัดมีความแม่นยำสูงขึ้น ไม่จำเป็นต้องทำการเอกซเรย์คอมพิวเตอร์ก่อนผ่าตัด มีความแม่นยำในการจำลองกระดูกข้อเข่า ช่วยคำนวณและวัดปริมาณผิวข้อเข่าเทียมที่จะต้องตัดออก และสามารถช่วยวางตำแหน่งของข้อเข่าเทียมที่จะทำการใส่ โดยใช้ภาพจำลองสามมิติ พบว่าช่วยเพิ่มความแม่นยำในการตัดกระดูกและวางตำแหน่งข้อเทียมได้ดีกว่าการทำผ่าตัดแบบมาตรฐานดั้งเดิม
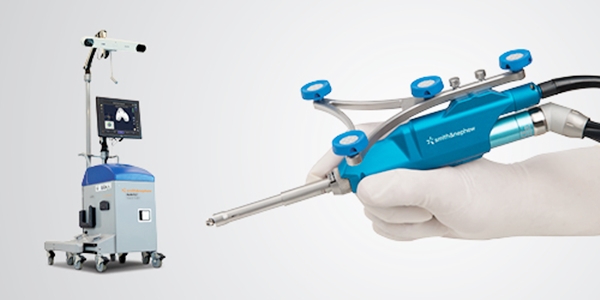
โดยรวมแล้วผู้ป่วยจึงสามารถที่จะฟื้นตัวได้เร็วขึ้น ลุกเดินได้เร็วขึ้น และก็กลับมาประกอบกิจวัตรประจำวันได้อย่างรวดเร็วมากขึ้น ผู้ป่วยสามารถลุกยืน และเดินได้ดีตั้งแต่วันแรกหลังผ่าตัด ผู้ป่วยที่ผ่าตัดข้อเข่าเทียมโดยวิธีนี้จะกลับบ้านได้ในราววันที่ 3-4 หลังการผ่าตัด โดยก่อนที่จะกลับบ้าน ผู้ป่วยควรจะสามารถเหยียดเข่าได้ตรง งอเข่าได้เกิน 90 องศา และสามารถเดินไปห้องน้ำคนเดียว โดยใช้เครื่องช่วยเดิน เมื่อเข้าสู่สัปดาห์ที่ 2 ผู้ป่วยสามารถเดินได้คล่องขึ้น โดยไม่จำเป็นต้องใช้เครื่องช่วยเดิน หลังจากนั้นแพทย์จะนัดติดตามผู้ป่วย เพื่อประเมินการใช้งานและความมั่นคงของข้อเข่าเป็นระยะทุก 3 เดือน ถึง 6 เดือน และตลอดไป

ข้อเข่าเทียมแบบซีกเดียว
ข้อเข่าเทียมแบบซีกเดียว (Unicompartmental Knee Arthroplasty) ใช้ทดแทนผิวข้อที่สึกเพียงเล็กน้อยที่ด้านใดด้านหนึ่งของผิวข้อ ที่พบมากคือผู้ป่วยที่มีอาการปวดเข่าทางด้านในเพียงด้านเดียวและแกนขาไม่โก่งมาก แพทย์จะนำเอาผิวกระดูกที่เสื่อมสภาพเพียงบางส่วนนั้นออกไป แล้วใช้ข้อเข่าเทียมชนิดซีกเดียวเปลี่ยนให้ การผ่าตัดโดยใช้ข้อเทียมแบบนี้มีข้อดีคือ แพทย์ไม่ต้องตัดเอ็นไขว้เข่าด้านหน้าออกเหมือนการผ่าตัดเปลี่ยนข้อเข่าเทียมแบบเต็มข้อ ซึ่งจะทำให้ภายหลังผ่าตัด การเคลื่อนไหวของเข่าจะเป็นธรรมชาติกว่า แผลผ่าตัดมีขนาดเล็ก (6-8 เซนติเมตร) คนไข้เสียเลือดน้อย สามารถลุกเดินได้ในเวลารวดเร็วและเป็นธรรมชาติกว่า นอกจากนี้ยังจัดได้ว่าเป็นการผ่าตัดแบบเนื้อเยื่อบาดเจ็บน้อย (Minimally Invasive Surgery; MIS) อีกด้วย แต่การผ่าตัดโดยใช้ข้อเข่าเทียมแบบเปลี่ยนผิวข้อเฉพาะบางส่วนก็ข้อจำกัดหลายอย่าง ได้แก่
1. ไม่เหมาะกับผู้ที่เข่าเสื่อมมากหรือเสื่อมทั้งหมด
2. เหมาะเฉพาะกับคนไข้ที่ขาโก่งไม่มาก
3. เหมาะเฉพาะกับคนไข้ที่เข่าอักเสบไม่มาก
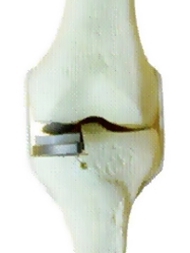
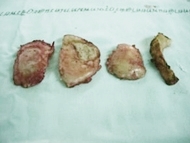
ที่เสื่อมสภาพแล้วถูกนำออก

แบบซีกเดียวที่เข่าซ้าย
ภายหลังผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบแผลเล็ก
หลังผ่าตัด 24 ชั่วโมงแรก
ภายหลังการผ่าตัดเสร็จเรียบร้อย ใน 24 ชั่วโมงแรกคนไข้จะได้รับการดูแลเกี่ยวกับสัญญาณชีพ, ระดับความดันโลหิตที่เหมาะสม รวมถึงการให้ยาระงับปวดที่พอเพียง คนไข้จะต้องเริ่มทำกายบริหารเบาๆตั้งแต่เริ่มรู้สึกตัวด้วยวิธีดังต่อไปนี้
 |
กระดกข้อเท้าขึ้นลงเป็นจังหวะช้าๆ เพื่อให้มีการเคลื่อนไหวของกล้ามเนื้อขาและน่อง ควรทำอย่างต่อเนื่องตลอดเวลาเท่าที่สามารถทำได้ เพื่อลดการบวมของขาและเท้า รวมถึงเป็นการป้องกันภาวะเส้นเลือดดำอุดตันด้วย
|
 |
เกร็งเข่าด้านหลังกดลงบนตียงค้างไว้ 5 วินาทีแล้วปล่อย ทำซ้ำบ่อยๆเท่าที่สามารถทำได้
|
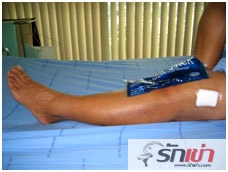 |
ใช้แผ่นความเย็นพันรอบเข่าเพื่อบรรเทาปวด เปลี่ยนแผ่นความเย็นได้บ่อยๆให้เย็นอยู่เสมอ
|
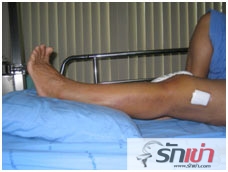 |
ใช้หมอนรองใต้ส้นเท้าเพื่อให้เข่าเหยียด
|
วันแรกหลังผ่าตัด
แพทย์จะนำสายที่ใช้ระบายเลือดเสียรวมถึงสายปัสสาวะและสายน้ำเกลือออกภายใน 24-48 ชั่วโมงหลังผ่าตัด โดยที่คนไข้จะสามารถขยับข้อเข่าได้ดีขึ้นและเริ่มหัดเดินลงน้ำหนักตั้งแต่วันที่ 1-3 หลังผ่าตัดเป็นต้นไป ระหว่างนี้นอกจากคนไข้จะทำการบริหารโดยกระดกข้อเท้าขึ้นลงและเกร็งเข่าด้านหลังกดลงบนเตียงแล้ว คนไข้ควรทำการบริหารกล้ามเนื้อต้นขาและฝึกเหยียดงอเข่าอย่างต่อเนื่อง
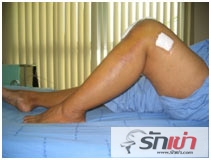 |
นอนบนเตียง งอเข่าโดยค่อยๆลากส้นเท้าเข้าหาตัว พยายามงอให้ได้มากที่สุดแล้วค้างไว้ 5-10 วินาทีจึงเหยียดออก ทำซ้ำบ่อยๆจนกว่าจะงอเข่าได้สุด
|
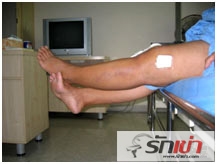 |
นั่งข้างเตียง ใช้เท้าข้างที่ไม่ได้ทำผ่าตัดรองใต้ส้นเท้าของข้างที่ทำผ่าตัด แล้วยกขึ้นเพื่อให้เหยียดตรงแล้วค้างไว้ 5-10 วินาทีจึงปล่อยขาให้งอลงช้าๆ ทำซ้ำได้บ่อยๆ
|
 |
นั่งข้างเตียง ใช้เท้าข้างที่ไม่ได้ทำผ่าตัดกดบริเวณเหนือข้อเท้าของข้างที่ทำผ่าตัด เพื่อให้เข่างอให้ได้มากที่สุดแล้วค้างไว้ 5-10 วินาที จึงปล่อยออก ทำซ้ำได้บ่อยๆ
|
 |
นั่งเหยียดเข่าเกร็งค้างไว้เป็นเวลา 5-10 วินาทีแล้วงอเข่าดังเดิม ทำซ้ำวันละ 20-30 รอบ ทำเป็นประจำทุกๆวันต่อเนื่องกัน
|
 |
เดินโดยใช้เครื่องช่วยเดิน โดยลำดับขั้นของการเดินมี 3 จังหวะ
1. ยกเครื่องช่วยเดินไปข้างหน้า |
 |
นั่งบนเก้าอี้ งอเข่าจนกระทั่งเท้าสัมผัสพื้นแล้วโน้มตัวมาข้างหน้าเพื่อให้เข่างอเพิ่มขึ้นอีก เกร็งค้างไว้ 5-10 วินาทีจึงเหยียดออก ทำซ้ำบ่อยๆโดยเพิ่มมุมที่งอขึ้นเรื่อยๆ จนกว่าจะงอเข่าได้สุด
|
วันที่ 2 หลังผ่าตัด
ตั้งแต่วันที่ 2 หลังผ่าตัดเป็นต้นไป คนไข้ส่วนใหญ่จะรู้สึกดีและแข็งแรงขึ้นมาก อาการปวดน้อยลงเรื่อยๆ สามารถช่วยเหลือตัวเองได้เพิ่มขึ้น เดินไปเข้าห้องน้ำได้ด้วยตนเองโดยใช้เครื่องช่วยเดินแบบ 4 ขา (walker) แพทย์จะเปลี่ยนยาบรรเทาปวดจากแบบให้ทางสายน้ำเกลือเป็นแบบรับประทานให้แก่คนไข้ แพทย์จะตรวจร่างกายและดูความเรียบร้อยของบาดแผล คนไข้ควรทำกายบริหารเช่นเดียวกับวันแรกโดยพยายามเพิ่มขีดความสามารถของตนเองขึ้น ระหว่างนี้คนไข้จะปรับความมากน้อยในการเดินและกายบริหารด้วยตนเองได้ โดยภายหลังจากเดินหรือกายบริหารเสร็จถ้าพบว่าตนเองปวดมากขึ้น ก็ควรลดการเดินหรือกายบริหารนั้นลงจนพอเหมาะ
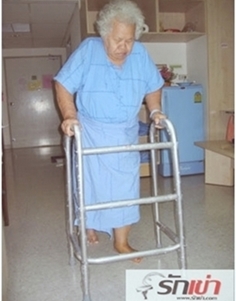
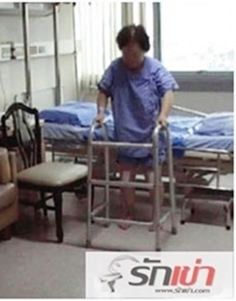
ก่อนกลับบ้าน
คนไข้จะกลับบ้านได้ในราววันที่ 3-7 หลังการผ่าตัด โดยก่อนที่จะกลับบ้าน คนไข้ควรจะสามารถเหยียดเข่าได้ตรง งอเข่าได้เกิน 90 องศา เดินได้คล่องและสามารถเดินไปห้องน้ำคนเดียวโดยใช้เครื่องช่วยเดิน แผลผ่าตัดแห้งสะอาดดี เข้าใจและสามารถปฏิบัติกายบริหารด้วยตนเองที่บ้านได้เป็นอย่างดี และสุขภาพโดยรวมแข็งแรงปกติดี แพทย์จะกำหนดวันนัดหมายให้คนไข้กลับมาตรวจอีกครั้งในราว 2 สัปดาห์หลังผ่าตัด และแจ้งให้ทราบว่าเมื่อไรที่คนไข้จำเป็นที่จะต้องกลับมาพบแพทย์ทันที ซึ่งได้แก่ภาวะเหล่านี้
- มีอาการปวดมากเกินปกติ รับประทานยาแก้ปวดที่แพทย์จ่ายให้กลับบ้านแล้วไม่หาย
- มีไข้
- แผลผ่าตัดมีน้ำซึมหรือเปียกน้ำ
- รอบๆแผลผ่าตัดบวมแดงมากขึ้นเรื่อยๆ
- ขาหรือเข่าบวมมากเกินปกติ
- สุขภาพทั่วไปผิดปกติ เช่นหอบเหนื่อย เจ็บแน่นหน้าอก
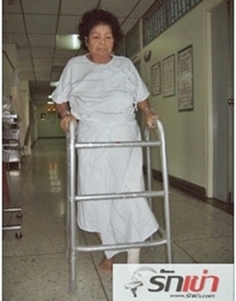
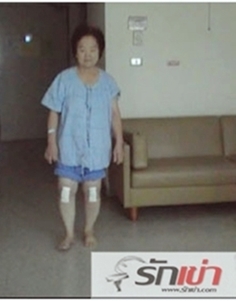
ระหว่างอยู่ที่บ้าน
 ในระหว่างอยู่ที่บ้าน คนไข้ควรฝึกเดินลงน้ำหนักและทำการบริหารกล้ามเนื้อต้นขา รวมถึงการฝึกเหยียดงอเข่าอย่างสม่ำเสมอเหมือนตอนอยู่ที่โรงพยาบาล ในช่วง 1- 2 สัปดาห์แรกหลังการผ่าตัด คนไข้ควรเดินโดยใช้เครื่องช่วยเดินแบบ 4 ขา (walker) หลังจากนั้นเมื่อมีความมั่นใจในการเดินและการทรงตัวมากขึ้น ก็ค่อยๆเปลี่ยนเป็นใช้ไม้เท้าช่วยเดิน และเดินโดยไม่ใช้เครื่องช่วยเดินตามลำดับ ทั้งนี้ต้องเข้าใจว่าความสามารถในการเดินอย่างมั่นใจ มุมงอเหยียดของเข่ามากหรือน้อย จะค่อยๆเพิ่มมากขึ้นเป็นลำดับเมื่อเวลาผ่านไป ทั้งนี้ขึ้นอยู่กับปัจจัยหลายอย่าง เช่น อายุของคนไข้ ความมากน้อยของเข่าเสื่อมก่อนการผ่าตัด โรคประจำตัว รวมถึงความแข็งแรงของสุขภาพโดยรวม คนไข้ส่วนใหญ่จะรู้ถึงความสามารถของตนเองที่ค่อยๆเพิ่มมากขึ้นในแต่ละวันที่ผ่านไป
แพทย์จะนัดคนไข้เพื่อดูความเรียบร้อยของแผลผ่าตัดที่ 2 สัปดาห์หลังจากผ่าตัด หลังจากนั้นแพทย์จะนัดคนไข้เพื่อประเมินถึงความสามารถในการใช้งานและความมั่นคงของข้อเข่าทุก 3 – 6 เดือนและตลอดไปอย่างน้อยปีละ 1 ครั้ง โดยทั่วไปภายหลังจากการผ่าตัด 2- 3 เดือนขึ้นไปคนไข้จะสามารถดำเนินชีวิตประจำวัน, เดินขึ้นลงบันได, ขับรถ ตลอดจนถึงสามารถออกกำลังกายที่ไม่รุนแรงได้อย่างเป็นปกติ
ในระหว่างอยู่ที่บ้าน คนไข้ควรฝึกเดินลงน้ำหนักและทำการบริหารกล้ามเนื้อต้นขา รวมถึงการฝึกเหยียดงอเข่าอย่างสม่ำเสมอเหมือนตอนอยู่ที่โรงพยาบาล ในช่วง 1- 2 สัปดาห์แรกหลังการผ่าตัด คนไข้ควรเดินโดยใช้เครื่องช่วยเดินแบบ 4 ขา (walker) หลังจากนั้นเมื่อมีความมั่นใจในการเดินและการทรงตัวมากขึ้น ก็ค่อยๆเปลี่ยนเป็นใช้ไม้เท้าช่วยเดิน และเดินโดยไม่ใช้เครื่องช่วยเดินตามลำดับ ทั้งนี้ต้องเข้าใจว่าความสามารถในการเดินอย่างมั่นใจ มุมงอเหยียดของเข่ามากหรือน้อย จะค่อยๆเพิ่มมากขึ้นเป็นลำดับเมื่อเวลาผ่านไป ทั้งนี้ขึ้นอยู่กับปัจจัยหลายอย่าง เช่น อายุของคนไข้ ความมากน้อยของเข่าเสื่อมก่อนการผ่าตัด โรคประจำตัว รวมถึงความแข็งแรงของสุขภาพโดยรวม คนไข้ส่วนใหญ่จะรู้ถึงความสามารถของตนเองที่ค่อยๆเพิ่มมากขึ้นในแต่ละวันที่ผ่านไป
แพทย์จะนัดคนไข้เพื่อดูความเรียบร้อยของแผลผ่าตัดที่ 2 สัปดาห์หลังจากผ่าตัด หลังจากนั้นแพทย์จะนัดคนไข้เพื่อประเมินถึงความสามารถในการใช้งานและความมั่นคงของข้อเข่าทุก 3 – 6 เดือนและตลอดไปอย่างน้อยปีละ 1 ครั้ง โดยทั่วไปภายหลังจากการผ่าตัด 2- 3 เดือนขึ้นไปคนไข้จะสามารถดำเนินชีวิตประจำวัน, เดินขึ้นลงบันได, ขับรถ ตลอดจนถึงสามารถออกกำลังกายที่ไม่รุนแรงได้อย่างเป็นปกติ
ข้อเข่าเทียมสำหรับผู้หญิงโดยเฉพาะ
ข้อเข่าเทียมสำหรับผู้หญิงโดยเฉพาะ(Gender Knee) การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมเป็นการผ่าตัดเพื่อยกระดับคุณภาพชีวิต ทำให้ผู้ป่วยหายจากอาการเจ็บปวดทรมาน สามารถเคลื่อนไหวข้อเข่าและเดินได้เป็นธรรมชาติ รวมถึงรูปร่างของข้อเข่าดูสวยงามขึ้น เทคโนโลยีในการผ่าตัดเปลี่ยนผิวข้อเข่าเทียมในปัจจุบันได้มีการพัฒนาไปอย่างมากใน 3 เรื่องสำคัญ ได้แก่
1. การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมแบบเนื้อเยื่อบาดเจ็บน้อย หรือ MIS-TKA (Minimally Invasive Surgery-Total Knee Arthroplasty)
2. การผ่าตัดเปลี่ยนผิวข้อเข่าเทียมโดยใช้คอมพิวเตอร์นำร่องช่วยผ่าตัด (Computer Navigation Total Knee Arthroplasty)
3. การพัฒนาข้อเข่าเทียมเพื่อผู้หญิงโดยเฉพาะ (GenderKnee)
เนื่องจากผู้หญิงเป็นเพศที่มีปัญหาของข้อเข่าเสื่อมที่จำเป็นต้องได้รับการรักษาโดยการผ่าตัดเปลี่ยนผิวข้อเข่าเทียมมากกว่าผู้ชาย และโครงสร้างสรีระของผู้หญิงเองก็แตกต่างกับผู้ชาย จึงทำให้บริษัทผู้ผลิตข้อเข่าเทียมพยายามที่จะพัฒนาออกแบบข้อเข่าเทียมเพื่อให้เหมาะกับผู้หญิงโดยเฉพาะ ข้อเข่าเทียมสำหรับผู้หญิงมีความแตกต่างจากข้อเข่าเทียมปกติใน 3 เรื่องสำคัญ คือ
1. ความกว้าง รูปทรง และความโค้งเว้า ที่เหมาะกับสรีระของผู้หญิง ผู้ออกแบบข้อเข่าเทียมวิจัยพบว่า ข้อเข่าผู้หญิงมีรูปทรงที่แตกต่างจากผู้ชาย โดยเข่าผู้หญิงมีอัตราส่วนความกว้างน้อยกว่าผู้ชาย ทำให้ผู้ออกแบบพยายามลดความกว้างของข้อเข่าเทียมลงให้เหมาะกับสรีระผู้หญิง ทำให้ผิวข้อเทียมไม่ล้นออกมานอกกระดูก ลดปัญหาการกดทับต่อเอ็นและเนื้อเยื่อรอบๆเข่าซึ่งอาจเป็นสาเหตุของการปวดหลังผ่าตัด



ลดความกว้างของข้อเข่าเทียมให้เหมาะกับสรีระข้อเข่าของผู้หญิง ซึ่งช่วยป้องกันไม่ให้ผิวข้อล้นออกมานอกกระดูกซึ่งอาจก่อให้เกิดการกดทับ เนื้อเยือและเส้นเอ็นรอบๆ ข้อเข่า ซึ่งอาจเป็นสาเหตุของการปวดหลังผ่าตัด
2. รูปทรงของผิวข้อเทียมที่บางลงโดยออกแบบให้ผิวข้อเทียมส่วนบนบริเวณที่สัมผัสกับลูกสะบ้ามีความหนาน้อยลง จึงเอื้อต่อการงอและเคลื่อนไหวได้เป็นธรรมชาติ
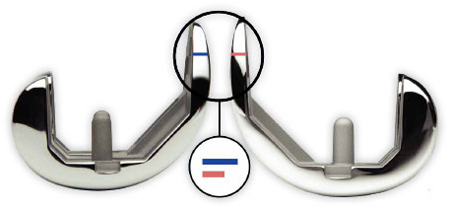
ผิวข้อบริเวณด้านหน้าที่บางกว่า ไม่เทอะทะ ช่วยให้เกิดการเคลื่อนไหวอย่างเป็นธรรมชาติ
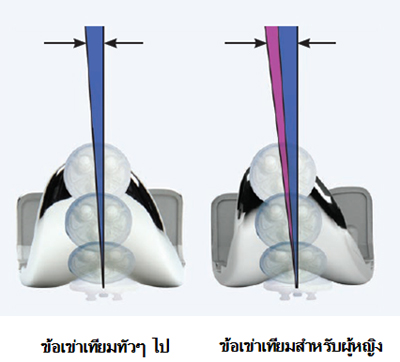
3. การเคลื่อนไหวของลูกสะบ้าอยู่ในร่องที่เหมาะสมเนื่องจากผู้หญิงมีลักษณะทางด้านสรีระสะโพกที่ผายกว่าผู้ชาย มุมการเคลื่อนไหวของลูกสะบ้าจึงมีความเอียงที่มากกว่าผู้ชาย จึงมีการออกแบบให้ผิวข้อเทียมส่วนบนมีรูปทรงของร่องที่รับไปกับลูกสะบ้าได้อย่างเหมาะสม ซึ่งทำให้การงอเข่าได้มุมงอที่เพิ่มขึ้น โดยสามารถรองรับการงอเข่าที่มากได้อย่างปลอดภัยถึง 155 องศา
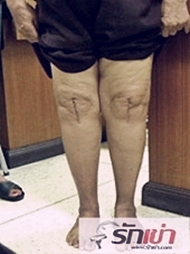

ผู้ป่วยหลังผ่าตัดเปลี่ยนผิวข้อเข่าเทียมโดยใช้ข้อเข่าเทียมเพื่อผู้หญิงโดยเฉพาะ (Gender Knee)